Использование протекторов для пальцев ног сомнительно с точки зрения комфорта. Другие варианты представляют риск для обуви и считаются школьными экспертами опасными.
Уменьшение длины пальцев ног

Очень длинные пальцы ног являются относительно распространенной анатомической аномалией и чаще представляют собой эстетическую проблему для женщин, чем для мужчин. Наиболее распространенным является длинный второй палец ноги. Так называемый греческий тип пальцев ног. У девушек, женщин часто встречаются скопления с такими особенностями ног. Они не носят открытую и особенно тесную обувь, что может привести к деформации 2-го пальца стопы с молоткообразным пальцем и образованию болезненной мозоли на выступе проксимального межфалангового сустава. Поскольку второй палец ноги получает многократные микротравмы в закрытой обуви.
Боль часто проявляется в тесной, неправильно подобранной по размеру обуви. Болезненные мозоли на пальцах ног могут помешать вам носить элегантную обувь даже в течение короткого периода времени (1-2 часа в день).
Конечно, другие пальцы ног также могут быть слишком длинными. Например, необычно длинный первый, третий или четвертый палец на ноге.
Причины длинных пальцев стопы
1) Генетика (наследственность) является наиболее распространенной причиной.
2) Прогрессирующая хромота большого пальца ноги обычно проявляется относительным укорочением первого пальца и соответствующим удлинением второго пальца. Однако абсолютная длина костей не меняется. В этом случае, конечно, необходимо исправить деформацию первой плюсневой кости, чтобы относительная длина первого пальца стопы (радиус) была нормальной.
3) Травмы латеральных и плюсневых костей могут вызвать укорочение одной из лучевых костей.
4) Аномалии развития
Наиболее распространенные причины обращений за помощью являются:
— Боль в кончике пальца — Болезненные мозоли на пальцах ног — Трудности с выбором обуви — Врожденные аномалии стопы — Приобретенная деформация стопы — Эстетическая неудовлетворенность своей стопой.
Операция по уменьшению длины пальцев стоп
Существует несколько методов уменьшения длины пальцев ног. Выбор метода определяется врачом, поскольку, как уже упоминалось ранее, причины чрезмерной длины пальцев ног могут быть разными.
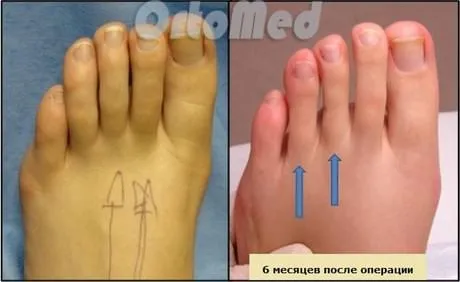
1) Метатарзальная остеотомия — проводится при аномально длинных плюсневых костях.
2) Остеотомия только фаланги — выполняется, если сама фаланга длинная.
3) Остеотомия как фаланги, так и плюсневой кости — проводится при молоткообразных пальцах и болезненных мозолях (признак метатарзалгии с сильным поперечным уплощением).
4) Артродез проксимального межфалангового сустава проводится при тяжелой деформации и тугоподвижности молоткообразного пальца стопы. Также у пациентов, которые сообщают врачу, что будут носить только моделирующую обувь. В противном случае молоткообразный палец на ноге может рецидивировать.
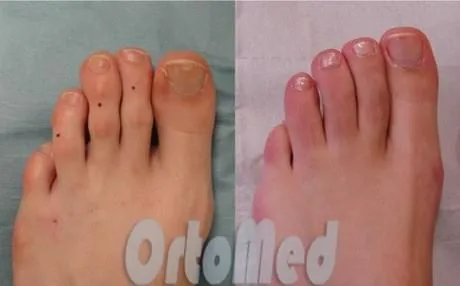
Эти процедуры проводятся относительно быстро. Это занимает около получаса. Процедура может проводиться как в стационаре, так и амбулаторно, в зависимости от пожеланий пациента. Пациент может отправиться домой в тот же день.
Новые технологии делают возможной минимально инвазивную хирургию стопы. Со скрытыми разрезами и без внешней фиксации с облучением. Период восстановления после этих процедур намного короче и менее болезненный.
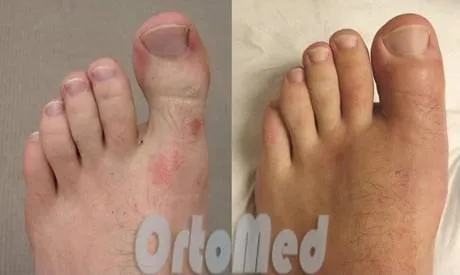
После процедуры почти не видно шрамов. Период восстановления намного короче, поэтому вскоре вы сможете снова активно ходить в любимой обуви. В отличие от этого, в более старых, традиционных хирургических методах используются металлические стержни, которые выступают из кончика пальца ноги в течение 4 недель. Это не только затрудняло соблюдение пациентом элементарных правил гигиены (полное мытье), но и значительно повышало риск инфицирования и миграции металлической конструкции под воздействием внешней спицы.
Анестезия при операциях на стопе
Процедура может проводиться под местной, региональной, спинальной или общей анестезией. В подавляющем большинстве случаев используется местная или региональная анестезия. Это означает, что онемеет только нога. Только в отдельных случаях используется общая анестезия для пациентов, которые психологически не могут справиться с операцией и т.д.
Аппараты и фиксаторы используемые при операции
Использование хирургических инструментов для исправления деформаций или укорачивания пальцев ног является неизбежной частью процедуры. Например, в случае с 5-м пальцем ноги внутренняя фиксация винтом требуется редко. Достаточно наложить специальную фиксирующую повязку. В то время как первая плюсневая кость, 1-й и 2-й пальцы стопы почти всегда должны быть зафиксированы в желаемом (определенном) положении, укорочение или устранение выраженного искривления молоткообразной стопы требует сокращения межфалангового сустава. Для фиксации межфалангового сустава обычно используются титановые винты, синтетический рассасывающийся материал или специальные фиксирующие устройства.
Использование протекторов для пальцев ног сомнительно с точки зрения комфорта. Другие варианты представляют риск для обуви и считаются школьными экспертами опасными.
Факторы риска для возникновения асимметрии
В норме телосложение должно быть симметричным. Существует четыре пары основных опорно-двигательных «суставов» тела: в плечевом поясе, акромионе, колене и голеностопе, которые должны находиться в одной плоскости. Центр тяжести тела находится между ног, а опорные реакции симметричны. Баланс «ядра» тела (таза и поясничного отдела позвоночника) и стабильность стопы как опоры чрезвычайно важны, так как почти все движения проходят через это самое «ядро», что особенно важно в спорте.
Укорочение стопы может быть анатомическим, функциональным или комбинированным. Анатомическое укорочение конечности обычно происходит после травмы или перелома. Костные фрагменты не могут срастись должным образом, что приводит к укорочению конечности. Такое укорочение может также происходить при идиопатических аномалиях, дегенеративных заболеваниях и опухолях, повреждениях зоны роста и т.д.
Функциональное укорочение ног вызывается следующими факторами: спазмы и укорочение мышц, гипермобильность — растяжение связок и мышц, контрактуры суставов, осевые смещения, торсия таза, асимметричная гиперпронация. Асимметрия таза, в свою очередь, приводит к деформации основания тела — ног.
Данные исследований
Международные исследования подчеркивают важность и актуальность распространенности проблемы коротких ног. Исследование 1981 года, проведенное Д.Б. Клементом и др., показало, что у бегунов на выносливость несоответствие длины ног могло быть причинным фактором в 59% случаев «идиопатической» боли в спине. В 1981 году С.И. Суботник собрал данные, показывающие, что почти у 40% из 4000 исследованных спортсменов были различия в длине ног. Р.Х. Гросс отмечает, что у 35 из исследованных марафонцев «короткая» нога была результатом применения ортезов в положении лежа в 34 случаях. В 28,5% случаев укорочение составило 5-9 мм, а в 20% — 10 мм и более.
Функциональное укорочение конечности в результате асимметричной гиперпронации может быть основной причиной развития поясничного радикулита (B. Rothbart, L. Estabrook, 1988). Доктор Владимир Нечаев указывает на величину несоответствия длины ног и объясняет, что порог для коррекции длины ног составляет 5 мм. У бегунов 3 мм — уже повод для коррекции, 6 мм — клинически значимый показатель, 9 мм достаточно для люмбаго, 10 мм — для межпозвоночной грыжи, а 15 мм — порог для сколиоза. При уменьшении до 20 мм физические возможности ограничены.
Диагностика
Клинические исследования показывают, что золотым стандартом для определения длины ног и измерения аномалий позвоночника и тазового кольца является проведение постуральной рентгенографии. Эти снимки, сделанные в соответствии со стандартизированным протоколом (ноги зафиксированы, колени зафиксированы в нейтральном положении, руки расположены соответствующим образом), оцениваются врачом для получения данных о статическом функциональном положении тела. Постуральный рентген всегда является функциональным рентгеном: тело пациента помещается в положение с отягощением. Снимок должен быть сделан с независимой вертикальной контрольной линией высококонтрастного рентгеновского снимка, перпендикулярной поверхности подошвы стопы пациента.
Однако многие рентгенограммы, сделанные в вертикальном положении, не подходят для точной диагностики осанки или для наблюдения за пациентом в течение длительного времени.