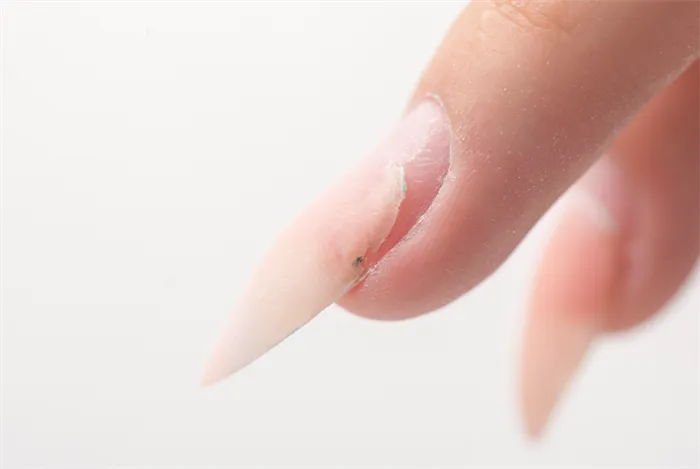
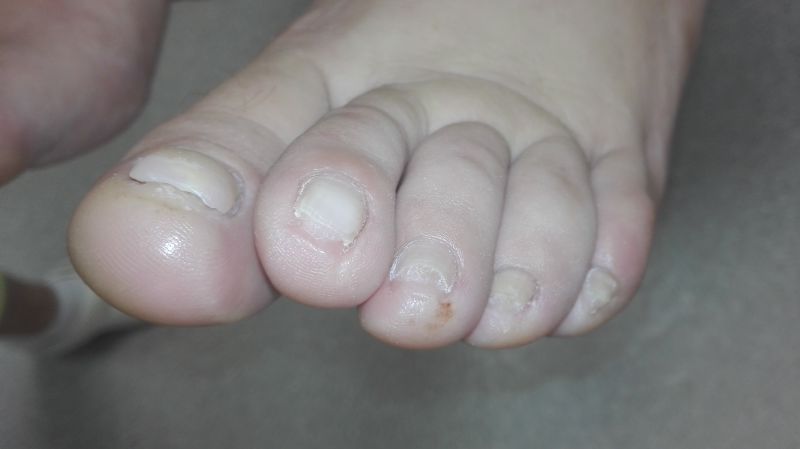
Способствует заболеванию ногтя- травмы.
Заболевания ногтей — часть 1

Кровообращение ухудшается и рост ногтя замедляется и меняется.
Онихогрифоз

В народе говорят «птичий ноготь»
- Возрастные ногти
- Плохое кровообращение
- Травмы ногтей
- Долгое отсутствие гигиены ногтей
Пахионихия
Нарушение развития ногтевого ложа с гипертрофированными бороздками и твердым кератином ногтя.
- Травмы в результате сдавливания ( обувь)
- Травмы от удара
- Обморожение
- Молоточковые пальцы
- Наследственность
Ониходистрофия
Изменение цвета и формы ногтя
- Различные аутоиммунные заболевания
- Онихомикоз
- Псориаз
- Медикаменты
- Нарушение матрикса ногтя
- Диабет
- Бородавки
- Гормональный сбой
- Болезни крови
- Подагра
- Гиперкератоз в ногтевом ложе
- Заболевание почек
- Возраст
- Неправильное питание
- Химические вещества
Онихорексис (онихоклазия)
Ломкость и расщипление ногтя, Каналообразная дистрофия
- Травмы ногтевой пластины или матрикса
- Давление обувью
- Пищевые и гормональные расстройства
- Болезни кожи
- Частое использование щелочных и жиро растворяющих средств
Онихошизис
Ноготь расслаивается от дистального края
- Вредные химические воздействия
- Влажная среда
- Дефицит минералов
- Нарушение обмена веществ
Онихотрофия
Тонкая ногтевая пластина с замедленным ростом.
Причина может быть любое отклонение от нормы в организме или воздействие химических веществ.
Появляется в основном у пожилых людей.
Онихомадезис
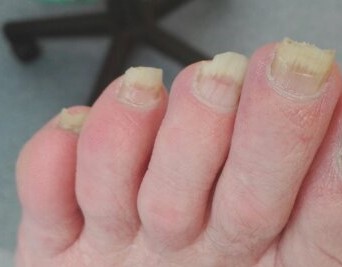
Отделение ногтя (потеря ногтя)
- Воспаление
- Травмы (длительная травма)(обувь)
- Инфекции
- Разрушение связи ногтя с матриксом
Онихолизис

Ногтевая пластина отделена от ногтевого ложа частично
- Нарушение кровоснабжение
- Заболевание щитовидной железы4
- Нарушение обмена веществ
- Кожные заболевания
- Травмы любой формы
- Локальные химические факторы
Борозды Бо- Рейля
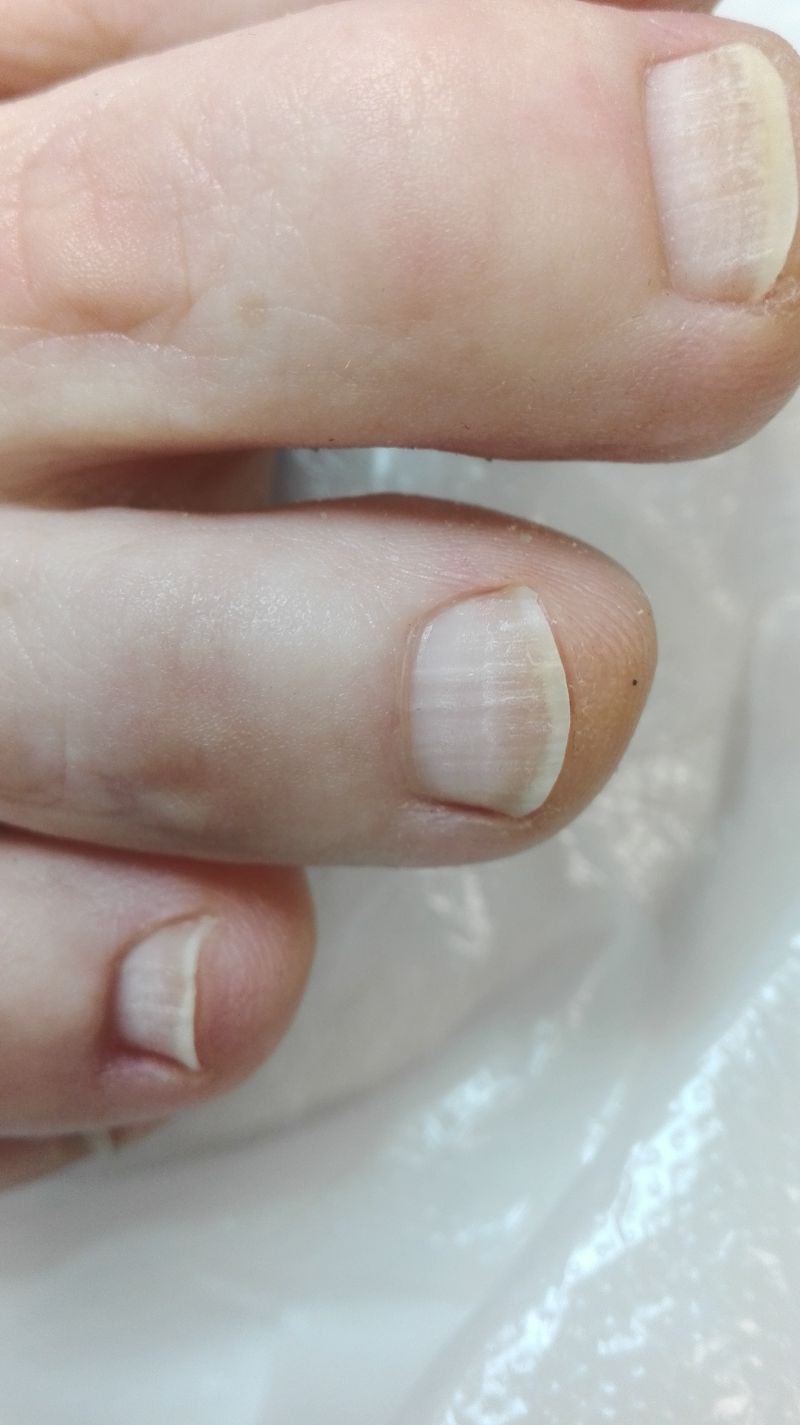
- Тяжелые физические нагрузки
- Дефицит цинка
- Нарушение артериального кровообращения
- Тяжелые болезни
- Операции
Птеригиум
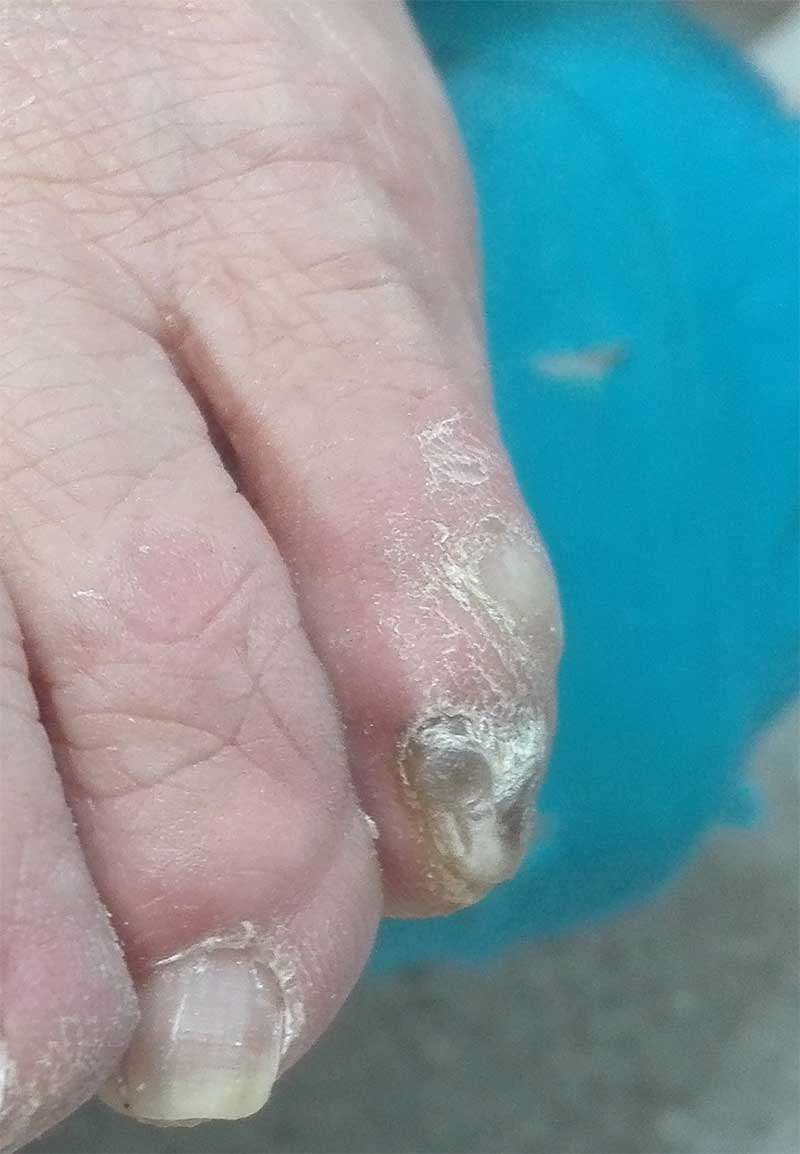
Разрастание кутикулы до свободного края
- Ожоги
- Давление (травма)
- Врожденный дискератоз
- Радиодерматит
- Болезнь Рейно
- Системная склеродермия
- Красный лишай
Чаще всего встречается на 5-ом пальце стопы (мизинец) Атрофия ногтевой пластины, вплоть до частичного или полного разрушения матрикса
Брахионихия

Склерохиния

Постоянное замедление темпов роста ногтевых путей до полной остановки процесса роста.
Причин много, точного ответа нет.
Чаще встречается у женщин.
Способствует заболеванию ногтя- травмы.
Дисхромия
Нарушение окраски ногтя, при этом форма и рельеф ногтя изменениям не подвергается .
Пластины частично или полностью меняют свой цвет, слоятся, на них возникают внутренние наросты, приводящие к искривлению формы ногтевого ложа и свободного конца. Вполне очевидно, что женщин с поражёнными ногтями абсолютно не волнует вопрос, как сделать маникюр. Вначале следует провести тщательное и нередко – длительное лечение.
Основные типы заболевания ногтей
- Эпидермофития поражает ногти и кожу. Выражается в сильном зуде, шелушении, деформации формы, смены цвета и структуры ногтевых пластин и матрикса.
- Кандидоз представляет собой отёки и покраснения, которые возникают при повреждении кожи. Под ногтевой валик попадает грибковая спора, которая активно развивается в благоприятной тёплой и влажной среде.
- Панариций. Микробы гнилостного характера вызывают очаговое воспаление кожи и ногтя. В зависимости от стадии и вида поражения, заболевание затрагивает ногти, сухожилия, кости.
- Стригущий лишай обеспечивает появление на ногтях полос, точечных пятен белого и жёлтого оттенка. Поражённый участок обесцвечивается и значительно утолщается.
Предпосылки появления грибка ногтей
- Длительное контактирование с агрессивными средами и химическими бытовыми продуктами нарушает структуру ногтей.
- Полученные травмы, инфицирование заживающих ран может привести к появлению грибка.
- Ступни ног, большую часть года находящиеся в закрытой обуви, заключены в воздухонепроницаемый материал, где они потеют и могут страдать от излишне узких туфель и ботинок.
- Физиологические изменения в костной системе ног. Появление трещин, мозолей, натоптышей.
Чем скорее заболевший человек придёт к врачу, тем больше шансов у него на более быстрое восстановление.
Грибок ногтей — самое распространенное заболевание ногтей. Заражение происходит контактно-бытовым способом, чаще всего в семье или в общественных местах — банях, бассейнах, спортзалах. Инфекция проникает в организм через микротрещины. Наиболее восприимчивы к ней люди с пониженным иммунитетом, в том числе пожилые. В группе риска находятся те, кто носит тесную и неудобную обувь, имеет проблемы с кровообращением в ногах, нарушения обмена веществ, страдают излишней потливостью. Повышают вероятность заражения и такие факторы, как лишний вес, стрессы, курение, злоупотребление алкоголем. Более 30% заболевших заражаются от близких родственников через общую обувь, носки, педикюрные или маникюрные принадлежности.
Как справиться с грибковой инфекцией ногтей
Грибок ногтей (онихомикоз), по данным разных источников, встречается у 2—14% населения. Однако фактическая распространенность заболевания значительно выше. Причина — инфицирование ногтя различными видами микроскопических грибков. Для лечения и профилактики этого заболевания может быть рекомендован препарат на основе аморолфина, выпускаемый в форме лака. Важно отметить, что, поскольку лечение данного заболевания и достижение эстетичного внешнего вида ногтя требует длительного времени, то рекомендовать средства данной направленности можно уже сейчас, чтобы к весеннему сезону достичь стойких результатов.

Вредоносные грибки
Грибок ногтей — самое распространенное заболевание ногтей. Заражение происходит контактно-бытовым способом, чаще всего в семье или в общественных местах — банях, бассейнах, спортзалах. Инфекция проникает в организм через микротрещины. Наиболее восприимчивы к ней люди с пониженным иммунитетом, в том числе пожилые. В группе риска находятся те, кто носит тесную и неудобную обувь, имеет проблемы с кровообращением в ногах, нарушения обмена веществ, страдают излишней потливостью. Повышают вероятность заражения и такие факторы, как лишний вес, стрессы, курение, злоупотребление алкоголем. Более 30% заболевших заражаются от близких родственников через общую обувь, носки, педикюрные или маникюрные принадлежности.
Симптомы зависят от вида грибка и стадии заболевания. Ногти меняют цвет. Они могут побелеть или, наоборот, стать черными (а также желтыми, зелеными или коричневыми). Ногтевая пластина начинает слоиться и крошиться.
В общей сложности поразить ногтевую пластину способны порядка 50 видов грибков. Их подразделяют на три группы: дерматомицеты, плесневые, а также дрожжеподобные грибы рода Candida. При этом примерно 80—90% случаев онихомикоза приходится на дерматомицеты. Эти грибки обладают выраженной способностью усваивать и разрушать кератин. Они имеют большой набор протеолитических ферментов, которые помогают им проникать в ногти.
Проблема, которую нельзя игнорировать
Грибковая инфекция является очень жизнестойкой. Именно поэтому она требует длительного лечения и часто рецидивирует. Несмотря на медленное течение заболевания, остановить его развитие без специальной терапии практически невозможно. Грибок, оказавшись в ногте, растет, постепенно заполняя всю пластину. Ноготь начинает расслаиваться, в нем формируется большое количество полостей, где вредоносные споры могут существовать в жизнеспособном состоянии длительное время. Причем патологические процессы протекают не только в самой ногтевой пластине, но и под ней — в ложе ногтя. Именно поэтому так важно проникновение лечебного препарата не только глубоко в ноготь, но и в ногтевое ложе.
Чем более запущено заболевание, тем труднее оно поддается лечению. На поздних стадиях грибок ногтей может спровоцировать аллергические реакции. Ослабевает иммунитет, обостряются хронические заболевания. Зона поражения разрастается все больше, повреждаются ногти не только на ногах, но и на руках. В отдельных случаях возможно даже поражение внутренних органов.
Определить точную причину поражения ногтя способен только врач. Изменение цвета и нарушение целостности пластины может быть вызвано разными причинами — авитаминозом, аллергией и т.д. Чтобы точно выяснить природу болезни, осуществляется соскоб ногтя для микроскопического и культурального исследования. Таким образом определяется наличие грибка и его вид. Оценив распространенность и форму поражения, а также наличие сопутствующих заболеваний, врач назначает лечение.
Целебный лак
Существует достаточно большой выбор современных препаратов как системного, так и местного действия. Если площадь поражения ногтя незначительна, вполне можно ограничиться местным лечением. Пациенты с удовольствием применяют специальные противогрибковые лаки, которые легко наносятся, не требуют ежедневного применения, надежно держатся в течение долгого времени. В отличие от препаратов в форме растворов, которые необходимо капать под ноготь дважды в день, лечебный лак достаточно наносить 1 раз в неделю. Он фиксируется на ногте, образуя прочную пленку, которая не смывается водой. Средство высыхает в течение 3—5 минут. Терапевтическая концентрация действующего вещества в очаге поражения сохраняется на протяжении 7—10 дней.
Очень удобно, если в упаковке с лечебным лаком содержатся все необходимые инструменты для его нанесения и ухода за ногтем — пилочка, лопаточки, спиртовые салфетки. Следует помнить, что ни в коем случае нельзя обрабатывать больной ноготь теми же педикюрными принадлежностями, что и здоровый.
Но, конечно, для любого лекарственного препарата важно не только удобство применения, но и его эффективность. Лечебный лак с действующим веществом аморолфин оказывает фунгистатическое и фунгицидное действие. Он обладает широким спектром действия. Высокоактивен в отношении как наиболее распространенных, так и редких возбудителей грибковых поражений ногтей. Более того, при нанесении на ногти лечебный лак с аморолфином глубоко проникает в ногтевую пластину и далее в ногтевое ложе. Эффективная концентрация препарата сохраняется в пораженной ногтевой пластинке в течение 7—10 дней после каждого нанесения. А благодаря механизму трансформации оригинальный аморолфин убивает грибок в недоступных для других местах, даже в коварных полостях, где грибок может «прятаться». За счет перехода в газообразное состояние оригинальный препарат заполняет образовавшиеся полости и убивает грибки, скопившиеся в них*.
Профилактика прежде всего
Уделять внимание профилактике необходимо всем, кто посещает бассейны, спортзалы, бани, пляжи и другие подобные места. Особенно это касается пожилых людей, а также тех, кто имеет заболевания обмена веществ, эндокринной системы или просто ослабленный иммунитет.
Если в семье кто-то заболел грибком ногтей, профилактика обязательна для всех, кто живет в квартире. Споры грибка очень живучие. Они выдерживают замораживание до -60 оС и нагревание до 100 оС. Мочалку или губку для душа следует регулярно обрабатывать 5%-ным раствором хлорамина на протяжении часа. Белье кипятят со стиральным порошком 30 минут. Чтобы продезинфицировать обувь, необходимо воздействовать 1%-ным раствором формалина на протяжении 20 минут или хлорамином — 40 минут. Недопустимо использовать чужую обувь или маникюрные (педикюрные) принадлежности.
Рецидив грибка ногтей возникает в 15—20% случаев, даже после самого успешного лечения. Поэтому каждому, кто столкнулся с этим заболеванием, необходимо внимательно следить за своим состоянием, регулярно проходить обследования и ни в коем случае не пренебрегать профилактикой. В частности, использовать противогрибковые препараты, имеющие показание «профилактика грибковых поражений ногтей» в инструкции. Лак, содержащий аморолфин, как раз является не только лечебным, но и эффективным профилактическим препаратом. Его можно использовать при посещении бассейнов, саун, спортзалов и других мест, где высока вероятность заражения. Для этого достаточно за сутки до посещения общественных мест нанести лечебный лак на ногтевые пластины.
Ногти и ногтевой детрит содержат достаточно ДНК для идентификации разложившегося трупа и даже могут помочь найти убийцу [38, 39]. Пробы ДНК ногтей отличаются очень высокой стабильностью в воздухе, но во влажной среде распадаются в течение месяца [40].
Анатомия, биология, физиология и основные особенности патологии ногтей
1Дерматикум, Фрейбург
2Дерматологическая клиника «Инзельшпиталь» Бернского университета
3Centro Dermatol Epidermis, Порто
4Клиника кожных заболеваний, университетская клиника Гентского университета
Ногтевой аппарат представляет собой комплексное образование, конечным продуктом которого является ногтевая пластина — часто называемая просто ноготь. Ногти выполняют множество задач: защищают концевую фалангу, создают упор для подушечек (пульпы) пальцев рук и особенно кончиков пальцев ног, позволяют выполнять тонкие ручные работы, царапать, а также являются украшением рук. Расположение на конце пальцев рук и ног обусловливает повышенный риск различных травм, а также воздействия неблагоприятных факторов окружающей среды. Желание иметь красивые ногти часто приводит к избыточным или неправильным маникюрам, повреждающим ноготь и вызывающим инфекции или аллергические реакции и хронические воспаления. Изменения ногтей могут отражать состояние здоровья или быть проявлением некоторых заболеваний, например, ногтевые пластины в виде «часовых стекол» характерны для хронического легочного сердца.
Развитие ногтей
На 8-й неделе внутриутробного развития у плода уже можно распознать отдельные пальцы рук и ног. С 9-й недели начинается развитие ногтей. Под воздействием различных сигнальных протеинов происходит уплотнение эпителия, образование т.н. плакоды. Из нее формируются эпителиальные тяжи, которые разрастаются проксимально в глубину. С 13-й недели различим примордиальный ноготь с ногтевым полем. Неделю спустя формируется первая часть ногтевой пластины, и в возрасте 17 недель ноготь уже покрывает большую часть ногтевого поля. С 20-й недели пальцы и ногти растут вместе, также происходит окончательная гистологическая дифференциация [1].
Развитие волос и ногтей во многих отношениях происходит параллельно, но для образования ногтей требуется ряд специальных сигнальных факторов, которые обеспечивают инициацию онихогенеза и правильное расположение ногтя на дорсальной поверхности конечной фаланги.
Определение андрогенного рецептора человека в экстагированной ДНК позволяет исследовать модель инактивации Х-хромосомы в челове
ческих ногтях и показывает рисунок продольных полос, который остается стабильным, по крайней мере, в течение нескольких регенерационных циклов [2]. Эта модель, в частности, объясняет частичное вовлечение ногтей при полосовидном лихене.
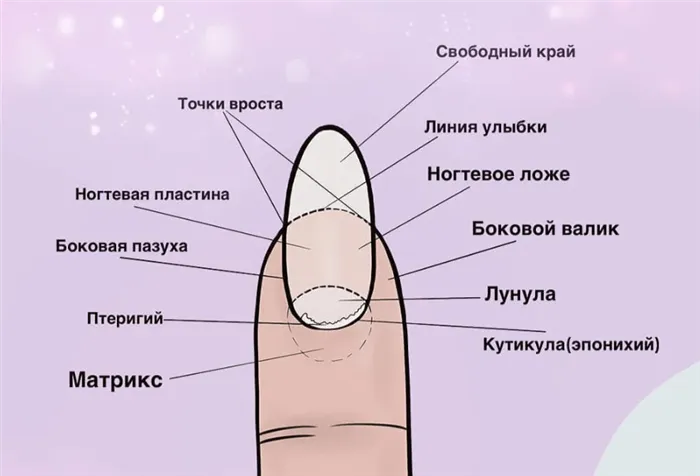
Анатомия ногтевого аппарата
Ногтевой аппарат состоит из эпителиальной и соединительнотканной частей. Он является частью единого функционального комплекса кончика пальца в составе концевого сустава с сухожилиями и связками, кости дистальной фаланги, состоящей из 2 отделов жировой ткани пальцевой пульпы, а также бесчисленного количества нервов и специализированных нервных окончаний , которые обильно снабжаются кровеносными и лимфатическими сосудами (рис. 1). Собственно ногтевой аппарат включает в себя:
- ногтевую матрицу, которая производит ногтевую пластину, и большая часть которой находится под проксимальным ногтевым валиком;
- эпителий ногтевого ложа, который обеспечивает прочное сцепление ногтевого ложа с кожей;
- гипонихий, который расположен на дистальном конце ногтевого ложа и закрывает подногтевую щель;
- проксимальный ногтевой валик, нижняя сторона которого — эпонихий — прочно крепится к лежащему под ним ногтю, а свободный
- край образует кутикулу, изолирующую ногтевую сумку; латеральный ногтевой валик, который ограничивает ноготь по бокам и придает ему форму;
- кожу ногтевой матрицы и ногтевого ложа, которая образует соединение с костями [3].

Ноготь является продуктом матрицы, примерно треть или четверть которой расположена дистально от проксимальной части нижней стороны дорсального ногтевого валика [4]. Дистальная часть матрицы на больших пальцах рук и ног, а также на среднем и указательном пальцах рук видна как ногтевая лунка. Она отличается более светлой окраской и дистально имеет правильную округлую форму [5]. Граница между лункой и ногтевым ложем расположена параллельно началу матрицы, которая образует равномерную широкую полосу. Проксимальная матрица образует поверхностную часть ногтевой пластины, средняя матрица — средний слой, а дистальная матрица — глубокую часть ногтя (рис. 2).

Клетки поверхностного слоя ногтя очень уплощены, но по мере углубления они становятся значительно толще. Поверхностная четверть ногтя состоит примерно из такого же количества слоев клеток, что и три четверти более глубоких слоев. Повреждение проксимальной матрицы проявляется изменением поверхности ногтя, а повреждения средней и дистальной матрицы остаются незамеченными в толще ногтевой пластины. Матрица содержит эпителий, нижняя половина которого состоит из базофильных клеток. Затем эти клетки постепенно переходят в более плоские и бледные эозинофильные клетки — прекератогенный слой. В этом слое клетки становятся гомогенно эозинофильными, их ядра уплотняются, и затем — резкий переход к безъядерным ногтевым клеткам. В удаленном ногте и в гистологических препаратах кератогенная зона остается прикрепленной к ногтю [6]. Длина матрицы соответствует толщине ногтевой пластины.
Ногтевой аппарат имеет так называемую иммунную привилегию
По этому пути может происходить ослабление многих воспалительных и защитных реакций [7].
В ногтевой матрице находятся меланоциты, которые у людей со светлым типом кожи остаются функционально неактивными, но при различных раздражителях, например, при трении, надавливании и, возможно, фотохимиотерапии активируются и начинают вырабатывать меланин. У темнокожих людей пигментация меланина считается физиологическим явлением [8]. Меланоциты матрицы почти всегда расположены супрабазально. В дистальной матрице они активнее, чем в проксимальной [9]. Ногтевое ложе почти не содержит меланоцитов, и они практически всегда функционально неактивны [10]. Возможно, это является причиной того, что меланомы ногтевого ложа встречаются редко и обычно не содержат меланоцитов. Меланоциты матрицы хорошо визуализируются при использовании антител Мелан-А и НМВ45, тогда как протеин S-100 и антитела MITF часто дают неравномерное изображение [11].
Исследования распределения клеток Меркеля в матрице дают противоречивые данные [12–14].
Эпителий ногтевого ложа — это относительно узкий плоский эпителий, клетки которого кверху укрупняются и почти не уплощаются. Самые верхние клетки имеют еще различимую под световым микроскопом зигзагообразную структуру, которая, очевидно, обеспечивает прочность крепления ногтя. Вместо гранулезного слоя образуется тонкий ортокератозный слой, который позволяет ногтю сдвигаться вперед без потери сцепления. Ногтевое ложе имеет единственную в своем роде структуру из параллельно расположенных очень правильных сетчатых связок (рис. 3). Эта структура видна в эпителии и часто при подногтевом кератозе, особенно, если он уплотнен.

Это, возможно, является причиной образования на поверхности ногтей продольных узких бороздок, которые часто появляются после 35-летнего возраста.
В дистальном эпителии ногтевого ложа появляется гранулезный слой, обозначающий перешеек, на котором заканчивается гипонихий. Он представляет собой собственно переход от ногтевого ложа к коже кончика пальцев рук или ног (рис. 4). Это эпидермис по типу кожи на ладонях и внутренней стороны стоп с широким (зернистым) гранулезным и роговым слоем. Если роговой слой неправильно отделяется от ногтя, то происходит сращение подногтевой ткани со свободным краем ногтевой пластины.

Проксимальный ногтевой валик на дорсальной стороне имеет нормальный эпидермис с потовыми железами, но без волосяных фолликулов и сальных желез. На свободном конце находится ногтевая кожица, или кутикула, состоящая из кератина. Перед кутикулой в проксимальном ногтевом валике видны горизонтально расположенные капилляры, которые могут иметь характерные изменения, особенно при коллагенозах. Вентральная сторона проксимального ногтевого валика — это эпонихий. Он образован плоским эпидермисом, практически без сетчатых связок и вместе с гранулезным слоем подвергается ортокератозному ороговению. Роговой слой прикрепляется к верхней стороне ногтя и при его росте в определенной степени вытягивается, за счет чего образуется большая часть кутикулы (рис. 5). В глубине ногтевого кармана начинается матрица, которую мы часто называем дорсальной матрицей, хотя она имеет несколько иную гистологическую структуру.
 Латеральные ногтевые валики образуются параллельно расположенными утолщениями соединительной ткани, которые уплощаются в дистальном направлении. Они охватывают ноготь с боков (см. рис. 3, [15]).
Латеральные ногтевые валики образуются параллельно расположенными утолщениями соединительной ткани, которые уплощаются в дистальном направлении. Они охватывают ноготь с боков (см. рис. 3, [15]).
Ткани ногтевой матрицы и ногтевого ложа прочно срастаются с костью. Соединительная ткань, в частности перифолликулярная соединительная ткань, дает положительную реакцию на CD10 и CD34 [16, 17]. С CD10-положительностью «ониходермиса» связывают такую морфогенетическую особенность, как полное восстановление без дистрофии ногтя при поверхностных дефектах, например, после иссечения трансплантата свободной матрицы или ногтевого ложа, при горизонтальном иссечении родимых пятен или поверхностных невусов матрицы [18]. Жировые клетки практически отсутствуют. Рельеф ногтевого ложа правильный с равномерно расположенными продольными сетчатыми связками, в которых в 3–5 ярусах дистально от матрицы проходят капилляры, придающие розовый цвет ногтевому ложу. Этот специфический характер капилляров является анатомическим объяснением «оскольчатых» кровоизлияний — очень узких, длиной несколько миллиметров капиллярных тромбозов, которые внешне проявляются как тонкие темные черточки на ногтевом ложе и могут возникать как спонтанно, так и при разных заболеваниях внутренних органов.
Матрица и ногтевое ложе обильно насыщены сосудами, которые отходят от парных ладонных и дорсальных пальцевых артерий, образуя в ногтевом аппарате 3 анастомозирующих аркады (рис. 6). Венозные сосуды располагаются более плоско. Лимфатический дренаж пока систематически не исследовался. Терморегуляция обеспечивается при помощи гломусных телец, которые особенно многочисленны в матрице и ногтевом ложе. Каждое такое тельце образуется из афферентного и эфферентного сосуда (которые в свою очередь формируют артериовенозный анастамоз), окруженный миоэпителиальными клетками с очень обильной иннервацией. Кроме того, здесь есть сосуды, которые в некоторых местах имеют ассиметричные прокладки из мышечных клеток. Их функция неизвестна.
 Проксимальная матрица очень плотно прилегает к концевому суставу пальцев, что является причиной частого поражения ногтей при артропатическом псориазе. Это шарнирный сустав, удерживаемый сухожилиями сгибателей и разгибателей, а также латеральными связками. Эти связки в ладонном и дорсальном направлении сливаются в сухожильные пластины, образуя ладонный и тыльный апоневроз. Кроме того, волокна разгибательных связок проникают в проксимальные ногтевые валики, так что матрица охватывается сухожилием разгибателя как хомутом (см. рис. 1, [19]). Сухожилия сгибателей и разгибателей прикрепляются над проксимальной третью кости. По причине тесных функциональных и анатомических связей ногти недавно стали называть мышечно-скелетным придаточным образованием [20].
Проксимальная матрица очень плотно прилегает к концевому суставу пальцев, что является причиной частого поражения ногтей при артропатическом псориазе. Это шарнирный сустав, удерживаемый сухожилиями сгибателей и разгибателей, а также латеральными связками. Эти связки в ладонном и дорсальном направлении сливаются в сухожильные пластины, образуя ладонный и тыльный апоневроз. Кроме того, волокна разгибательных связок проникают в проксимальные ногтевые валики, так что матрица охватывается сухожилием разгибателя как хомутом (см. рис. 1, [19]). Сухожилия сгибателей и разгибателей прикрепляются над проксимальной третью кости. По причине тесных функциональных и анатомических связей ногти недавно стали называть мышечно-скелетным придаточным образованием [20].
Кость дистальной фаланги проксимально с обеих сторон имеет мыщелки, от которых отходит Lig. interosseum к латеральным отросткам Corona unguicularis, обеспечивающих защиту кровеносных сосудов. Форма и величина кости определяют форму и размер ногтя (рис. 7, [21]). Промежуточное пространство между матрицей и местом прикрепления к кости сухожилия разгибателя составляет примерно 1–1,4 мм [6, 22].
 Биология и физиология
Биология и физиология
Ноготь представляет собой постоянно растущую в течение всей жизни человека кератиновую пластину, которая по биохимическим показателям идентична стержню волоса. Но конечные продукты — «ногти» и «волосы» — различаются не только анатомически. Так, ноготь не подвержен циклическому росту, нечувствителен к гормонам, не теряет с возрастом пигментации, и у лиц с темным типом кожи приобретает коричневатый оттенок, у него не бывает напоминающих алопецию явлений, хотя скорость роста ногтей после 25–30 лет снижается [23], и некоторые болезни могут приводить к атрофии.
На пальцах рук ногти растут примерно в 3 раза быстрее, чем на ногах
Ноготь на среднем пальце доминантной руки растет быстрее всего — примерно 0,1 мм в день, в целом 3–4 мм в месяц. Скорость роста уменьшается пропорционально длине пальца руки или ноги. Ноготь большого пальца стопы вырастает примерно на 0,03 мм в день, то есть примерно 1 мм в месяц. Для (отрастания) всей длины ногтя на пальцах рук требуется в среднем около 160 дней (рис. 8), для отрастания ногтя на большом пальце ноги — 18 месяцев. Скорость роста ногтя зависит от различных внешних факторов: тепло и физическая активность ускоряют рост, а холод, проживание в высокогорной местности, малоподвижный образ жизни и возраст — замедляют. Ускоренный рост ногтей вызывают азоловые антимикотики, в частности, итраконазол и флуконазол в высоких дозах, ретиноиды в меньших дозах. Цитостатики тормозят его. Биотин, который называют еще витамином волос и ногтей, теоретически должен усиливать рост и консистенцию ногтей, но как показывает наш опыт, для этого его суточная доза должна составлять 5–10 мг.

Ногтевой кератин состоит из кератиновых волокон, внедренных в богатую серой матрицу. Эта химическая структура регулируется генетически и практически не зависит от питания, что подтверждает отличное качество волос и ногтей у большинства людей из беднейших стран мира. Дефицит серосодержащих аминокислот, прежде всего, должен сказываться на волосах, т. к. они растут почти в 10 раз быстрее. Содержание пролина очень низкое, поэтому при ломких ногтях
прием коллагена обычно не помогает. Ногти содержат кальций лишь в следовых количествах, главным образом, в форме гидроксилапатита, образующего в клетках связи с липопротеинами [24], и эти соединения не влияют на крепость ногтей. Большая часть кальция поступает из окружающей среды, и поэтому находится на поверхности ногтей, а не в них. Это же касается и фтора. Поэтому в случае изменений ногтей, наблюдаемых при определенных дефицитных состояниях, прием цинка, кальция, железа, кремния, фтора или других микроэлементов на фоне прочих нормальных показателях крови вряд ли улучшит консистенцию ногтей. Пластинчатое расслоение, называемое онихошизисом, и ломкость наблюдаются практически только на ногтях рук, что указывает на сильное влияние факторов окружающей среды, в частности, гидратации и дегидратации с последующим выщелачиванием структурных белков и липидов. Поскольку с возрастом рост ногтей замедляется, то увеличивается и продолжительность вредного воздействия на них, поэтому ломкие ногти чаще встречаются у пожилых женщин. Клетки ногтевой пластины с возрастом укрупняются [25].
Ногти — это медленно растущая структура, в которой откладываются и сохраняются многие вещества, и эти вещества можно обнаружить по прошествии многих месяцев
Неблагоприятные факторы окружающей среды, щелочи и кислоты изменяют количество дисульфидных связей и уменьшают содержание серы [26]. Элементарный анализ может дать информацию об общем состоянии здоровья [27], но даже очень чувствительные методы не способны отличить эндогенные вещества от экзогенных загрязнений. Анализ волос и ногтей позволяет получить ценную информацию об усвоении и экспозиции чужеродных материалов и ненормальных метаболитов. Так, при диабете обнаруживаются повышенные концентрации аминокислот D [28]. Различные фармпрепараты, допинговые средства, микроэлементы, тяжелые металлы и яды могут обнаруживаться в ногтях по прошествии многих месяцев, вплоть до года [29–31]. Многочисленные исследования посвящены анализу выявлению мышьяка в ногтевых пластинах, употребляемого с питьевой водой, и при пищевом отравлении [32, 33]. Содержание в ногтях кальция и магния не отражает состояния минерализации костей [34, 35]. Некоторые медикаменты, в частности, противогрибковые азолы, являются «кератинофильными» и накапливаются в роговом слое и ногтях [36, 37].
Ногти и ногтевой детрит содержат достаточно ДНК для идентификации разложившегося трупа и даже могут помочь найти убийцу [38, 39]. Пробы ДНК ногтей отличаются очень высокой стабильностью в воздухе, но во влажной среде распадаются в течение месяца [40].
Исследования ногтей
Исследование ногтевого органа, прежде всего, включает в себя осмотр всего кожного покрова тела, в том числе кожы головы и прилегающих к коже слизистых оболочек, а также всех ногтей рук и ног. Рекомендованная стандартизированная процедура предполагает осмотр ногтей при распрямленных и слегка согнутых пальцах, а также надавливание кончиками пальцев на твердое основание, что позволяет обнаружить определенные особенности кровообращения, а также отклонения формы, размера и окраски ногтей. Осмотр сбоку и сзади позволяет получить представление о кривизне, утолщении проксимального ногтевого валика и возможных изменениях дистального межфалангового сустава. Осмотр под лупой дает возможность оценить более тонкие изменения поверхности или окраски. «Сухая» дерматоскопия показывает мельчайшие отклонения от нормы на поверхности ногтя, а использование оптических сред, например, иммерсионного масла или контактного геля, увеличивает прозрачность ногтя и позволяет идентифицировать внутриногтевые и, в некоторой степени, подногтевые пигменты [41–43]. Прямая дерматоскопия матрицы при оперативном вмешательстве помогает дифференцировать функциональную гиперпигментацию от лентиго, меланоцитарного невуса и меланомы [44, 45]. Также для интраоперативной диагностики полезна конфокальная микроскопия с лазерным сканированием [46]. Оптическая когерентная томография позволяет точно определить толщину ногтя, а оптическая профилометрия пригодна для количественного анализа структуры поверхности. УЗИ можно применять для диагностики опухолей ногтей и других подногтевых структур [47]. Традиционный рентген позволяет получить информацию об изменениях межфалангового сустава и нарастании или деструкции костной ткани. Магнитно-резонансная томография (МРТ) с высоким разрешением может применяться для диагностики опухолей мягких тканей [48], а тонкослойная компьютерная томография — для выявления мельчайших изменений костей. Сейчас обсуждается надежность диагностирования карциномы или меланомы по пробам ногтя оценкой дифракции волокон при облучении специальными рентгеновскими источниками или малоугольными рентгеновскими излучателями [49]. Для определения локализации болезненных опухолей оправдано применение кнопочных зондов; точность этого исследования почти такая же, как и МРТ.
Грибковое культивирование попрежнему остается стандартным методом точного определения грибковой инфекции ногтей
Для культивирования материал нужно брать от проксимального края онихомикоза, при этом очень высока частота ложноотрицательных посевов. После 20-минутной обработки 20% калийной щелочью субунгуальный кератин исследуется под микроскопом. Метод отличается высокой специфичностью и чувствительностью, особенно при применении различных красителей для грибков [50]. Золотым стандартом диагностики является гистология. Предпосылками надежной гистологии являются качественная биопсия (рис. 9), хорошо оборудованная гистологическая лаборатория и опытные в исследовании ногтей гистологи. 
Практические рекомендации
- Ноготь является комплексным образованием придатка кожи с характерной эмбриологией, биохимией, анатомией и патологией.
- Примерно 15% пациентов дерматологических кабинетов страдают заболеваниями ногтей.
- Для постановки точного диаг-ноза и назначения правильной терапии необходимо знание особенностей ногтевого аппарата.
Опубликовано:
Hautarzt 2014 65:282-290
DOI:10.1007/s00105-013-2702-2
Публикация Online: 11 апреля 2014
© Издательство Шпрингер, Берлин, Хайдельберг 2014 (Публикуется с разрешения автора и издателя)
Источники
- https://podolog.ee/blogs/diseases_feet_nails/diseases-of-nails
- https://stimul.kiev.ua/articles.htm?a=bolezni-nogtey
- https://pharmvestnik.ru/content/articles/kak-spravitjsja-s-gribkovoj-infektsiej-nogtej.html
- https://derma.medknowhub.com/publications/anatomiia-biologiia-fiziologiia-i-osnovnye-osobennosti-patologii-nogtei